
Tratamiento de la tuberculosis
La cura es posible: conoce los medicamentos, las fases del tratamiento y por qué completar todo el esquema es fundamental para vencer la enfermedad.
Introducción
"¿Tengo que tomar medicinas por seis meses?"
La pregunta viene con una mezcla de sorpresa y preocupación. Es comprensible. Seis meses parece una eternidad en un mundo acostumbrado a antibióticos de tres días. Pero la tuberculosis no es una infección común.
Permíteme explicarte algo fundamental: la tuberculosis tiene cura. Es completamente curable. Pero esa cura exige algo de ti: compromiso, paciencia y adherencia estricta al tratamiento.
Los medicamentos contra la tuberculosis son potentes, efectivos y han salvado millones de vidas desde su descubrimiento. El esquema de tratamiento actual es el resultado de décadas de investigación científica que encontró la combinación óptima de fármacos, dosis y duración necesaria para eliminar por completo la bacteria de tu cuerpo.
La OMS recomienda tratar a las personas con tuberculosis farmacosensible con un esquema de 6 meses compuesto por 4 medicamentos de primera línea: isoniacida, rifampicina, pirazinamida y etambutol (HRZE) durante 2 meses, seguidos por isoniacida y rifampicina (HR) durante 4 meses. WHO
Sí, son varios medicamentos. Sí, es un tratamiento largo. Y sí, puede haber efectos secundarios. Pero también es cierto que la inmensa mayoría de personas que completan el tratamiento se curan completamente. Las tasas de éxito superan el 85% cuando el paciente toma todos los medicamentos como se indica.
En esta página vamos a recorrer juntos cada aspecto del tratamiento: qué medicinas vas a tomar, cómo funcionan, por qué son tantas, qué efectos pueden causar, cuánto dura todo y —quizás lo más importante— por qué es absolutamente crítico que termines todo el esquema aunque te sientas bien mucho antes.
El tratamiento de la tuberculosis es exigente, pero no estás solo en este camino.
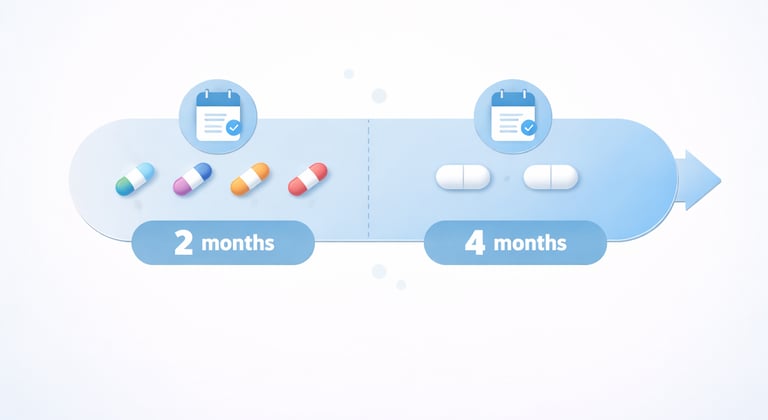
Duración: ¿realmente necesito 6 meses?
Sí. Y explicaré por qué con toda claridad.
La tuberculosis no es una infección común. La bacteria tiene características únicas que hacen que tratamientos cortos simplemente no funcionen:
Razones biológicas para la duración del tratamiento:
Crecimiento lento: M. tuberculosis se duplica cada 15-20 horas (otras bacterias lo hacen en 20 minutos). Los antibióticos funcionan mejor contra bacterias en división activa, por eso necesitamos tiempo prolongado.
Poblaciones bacterianas heterogéneas: En tu cuerpo hay bacterias en diferentes estados:
Multiplicándose activamente (mueren en semanas)
En crecimiento lento (requieren meses)
En estado latente o persistentes (las más difíciles de eliminar)
Localización en diferentes ambientes: Bacterias en cavidades pulmonares, dentro de células, en tejidos con poca irrigación. Cada población requiere tiempo diferente de exposición a medicamentos.
La evidencia científica es contundente:
Tratamientos de 4 meses o menos han demostrado consistentemente mayores tasas de recaída. El estudio SHINE fue un ensayo que comparó la duración del tratamiento de cuatro meses con la duración habitual de seis meses en menores de 16 años de edad con una forma sintomática de TB que no era grave. WHO Aunque en niños con enfermedad no grave se puede considerar acortar, en adultos con tuberculosis pulmonar el estándar sigue siendo 6 meses.
¿Hay excepciones?
Sí, algunas formas de tuberculosis requieren tratamientos más largos:
Meningitis tuberculosa: 9-12 meses
Tuberculosis ósea o articular: 9-12 meses
Tuberculosis en personas con VIH: puede extenderse según respuesta
Tuberculosis resistente: 9-20 meses o más, dependiendo del patrón de resistencia
Lo que debes saber:
Completar los 6 meses completos de tratamiento no es negociable. No es una recomendación; es un requisito médico para la curación. Interrumpir antes significa:
10-30% de probabilidad de recaída
Posible desarrollo de resistencias
Necesidad de retratamiento más largo y tóxico
Riesgo de contagiar a otros
Efectos adversos: qué esperar y cuándo preocuparse
Seamos honestos: los medicamentos antituberculosos pueden causar efectos secundarios. No ocurren en todos, pero es importante que los conozcas para estar alerta.
Efectos comunes y generalmente leves:
Molestias digestivas:
Náuseas, falta de apetito
Generalmente en las primeras semanas
Tomar los medicamentos con alimentos puede ayudar
Coloración naranja-rojiza:
Por la rifampicina
Orina, lágrimas, saliva, sudor
Es completamente normal y desaparece al terminar el tratamiento
Los lentes de contacto pueden mancharse
Dolor articular leve:
Por la pirazinamida (eleva el ácido úrico)
Generalmente en articulaciones grandes
Manejo con hidratación y analgésicos simples
Efecto adverso más importante: hepatotoxicidad
Para el caso de la combinación de isoniazida con rifampicina, está descrito cómo se potencia el fenómeno de toxicidad hepática. Los reportes de la frecuencia de falla hepática fulminante fluctúan entre 10 y 30% debido a que la inducción de la isoenzima 2E1 del Citocromo P 450 por la rifampicina aumenta los metabolitos tóxicos de la isoniazida. SciELO
La toxicidad hepática (hepatotoxicidad), que pueden causar la isoniacida, la rifampicina o la pirazinamida WHO, es el efecto adverso grave más importante.
Síntomas de alerta (requieren atención médica inmediata):
Náuseas o vómitos persistentes
Dolor abdominal en la parte superior derecha
Coloración amarilla de piel u ojos (ictericia)
Orina muy oscura (color té)
Cansancio extremo inusual
Pérdida completa de apetito
Si experimentas estos síntomas, debes contactar a tu médico de inmediato. La toxicidad hepática puede aparecer en cualquier momento del tratamiento, aunque es más frecuente en los dos primeros meses; en más de la mitad de los pacientes, la toxicidad hepática apareció en los primeros 15 días. Archives of Bronchology and Clinical Neumology
Factores de riesgo para hepatotoxicidad:
Consumo de alcohol
Edad mayor de 35 años (especialmente >60 años)
Enfermedad hepática previa
Desnutrición
Embarazo
Uso concomitante de otros medicamentos hepatotóxicos
Infección por VIH o hepatitis B/C
Otros efectos adversos específicos:
Neuropatía periférica (isoniazida):
Hormigueo, adormecimiento en manos o pies
Se previene con vitamina B6 (piridoxina)
Más común en diabéticos, alcohólicos, desnutridos
Toxicidad ocular (etambutol):
Visión borrosa, cambios en visión de colores
Rara, pero requiere suspensión inmediata
Por eso se recomienda examen visual basal
Reacciones cutáneas:
Erupciones, picazón
Pueden ser leves o graves
Requieren evaluación médica
Monitoreo durante el tratamiento:
Tu médico debe:
Realizar pruebas de función hepática antes de iniciar
Explicarte los síntomas de alerta
En personas con factores de riesgo: controles periódicos de enzimas hepáticas
Examen visual basal si vas a tomar etambutol
Se sugiere educar al enfermo sobre los posibles efectos colaterales de los fármacos antiTB, el reconocimiento de los síntomas de hepatitis (dolor abdominal, náuseas, vómitos, malestar general e ictericia), evitar consumo de alcohol durante el tratamiento. SciELO
Mensaje importante:
La mayoría de las personas toleran bien el tratamiento. Los efectos adversos graves son raros. El beneficio de curar la tuberculosis supera ampliamente cualquier riesgo. Pero debes estar informado y vigilante.


Tuberculosis resistente: cuando el tratamiento estándar no es suficiente
La tuberculosis resistente es uno de los mayores desafíos en salud pública global. Ocurre cuando la bacteria se vuelve resistente a uno o más medicamentos antituberculosos.
Tipos de resistencia:
Monorresistencia:
Resistencia a un solo fármaco (generalmente isoniazida)
En pacientes con tuberculosis sensible a la rifampicina y resistente a la isoniacida confirmada, se recomienda el tratamiento con rifampicina, etambutol, pirazinamida y levofloxacina durante 6 meses. WHO
Tuberculosis multirresistente (TB-MDR):
Resistencia al menos a isoniazida Y rifampicina (los dos fármacos más potentes)
Requiere tratamiento con medicamentos de segunda línea
Duración: 9-20 meses
Medicamentos más tóxicos y caros
Tuberculosis extensamente resistente (TB-XDR):
TB-MDR más resistencia a fluoroquinolonas y al menos un inyectable de segunda línea
Tratamiento muy complejo
Tasas de curación más bajas
¿Cómo se desarrolla la resistencia?
Resistencia primaria: la persona se infecta directamente con una cepa resistente (por contacto con alguien que tiene TB resistente)
Resistencia adquirida: la bacteria desarrolla resistencia durante el tratamiento, usualmente por:
Tratamiento irregular o incompleto
Uso de esquemas inadecuados
Mala calidad de medicamentos
Tomar solo algunos medicamentos del esquema
Tratamiento de TB resistente:
El manual proporciona orientación práctica sobre la implementación de las nuevas recomendaciones sobre el uso del régimen BPaLM de 6 meses y el régimen totalmente oral de 9 meses para TB-MDR/RR. WHO
Los esquemas actuales incluyen:
Bedaquilina, pretomanid, linezolid, moxifloxacino (BPaLM) por 6 meses
Esquemas orales de 9 meses
Esquemas individualizados más largos
Estos tratamientos:
Son completamente orales (ya no se usan inyectables)
Son más cortos que antes
Tienen menos efectos adversos que los esquemas antiguos
Requieren monitoreo estrecho
Prevención de la resistencia:
El desarrollo de resistencias es casi siempre prevenible. La clave está en:
Tomar todos los medicamentos exactamente como se indica
No interrumpir el tratamiento
Completar todo el esquema
Tratamiento directamente observado en pacientes con riesgo de abandono
Cada vez que alguien interrumpe o toma irregularmente el tratamiento, da oportunidad a las bacterias de desarrollar resistencias. No solo te perjudicas a ti mismo, puedes crear una cepa resistente que contagies a otros.


Importancia de la adherencia: por qué completar el tratamiento es fundamental
Hablemos claro sobre el tema más crítico del tratamiento de tuberculosis: terminarlo.
El problema del abandono terapéutico tiene connotaciones graves, como son el deterioro físico de la salud del paciente, la posibilidad de estimular los mecanismos de resistencia bacteriana, la reducción de las tasas de curación y la continuación de la propagación de la infección. PubMed Central
¿Qué significa adherencia?
Adherencia es tomar todos tus medicamentos, en las dosis correctas, en los horarios indicados, durante todo el tiempo prescrito. No es solo cumplimiento mecánico; es un compromiso activo con tu curación.
¿Por qué es tan difícil completar 6 meses?
Seamos realistas. Hay razones comprensibles por las que las personas abandonan:
1. Te sientes bien a las pocas semanas
La mejoría clínica es rápida
La lógica dice "ya estoy curado"
Pero quedan bacterias vivas que solo mueren con el tratamiento completo
2. Efectos secundarios
Náuseas, malestar
Interfieren con vida diaria
Pero la mayoría son manejables
3. Complejidad del régimen
Múltiples pastillas
Horarios específicos
Restricciones (no alcohol, interacciones)
4. Factores sociales y económicos La característica de vulnerabilidad material es predictor del abandono del tratamiento de la tuberculosis: población con baja o nula alfabetización, mayores tasas de homicidios y residentes negros tienen mayores posibilidades de presentar TB y mayor riesgo de abandonar su tratamiento. SciELO
Dificultad para acudir a citas médicas
Problemas laborales
Falta de apoyo familiar
Migración
Consumo de alcohol o drogas
Aislamiento social
Consecuencias del abandono:
Para ti:
Recaída de la enfermedad (10-30% de probabilidad)
Desarrollo de tuberculosis resistente
Necesidad de retratamiento más largo (hasta 20 meses)
Medicamentos más tóxicos
Mayor riesgo de muerte
Para otros:
Continúas siendo fuente de contagio
Puedes transmitir una cepa resistente
Afectas a tu familia, amigos, comunidad
Para el sistema de salud:
Costos multiplicados por 100 en casos resistentes
Recursos limitados desviados a casos complejos
Perpetuación de la epidemia
Estrategias para mejorar la adherencia:
Tratamiento Directamente Observado (DOTS/TDO)
En pacientes de especial riesgo de abandono precoz de la medicación, es preciso aplicar un sistema de tratamiento directamente observado (TDO), un método de control que se introdujo en 1995 y desde entonces, más de 20 millones de pacientes han recibido tratamiento en servicios que aplican este método con resultados satisfactorios. Elsevier
Un trabajador de salud o persona capacitada observa directamente que tomes tus medicamentos. No es vigilancia punitiva; es apoyo estructurado.
Beneficios del TDO:
Garantiza toma regular
Detecta efectos adversos tempranamente
Proporciona apoyo emocional
Reduce abandono del 20-30% al 5% o menos
Otras intervenciones que funcionan:
Realizar más de tres visitas a domicilio y hacer psicoterapia individual fueron factores protectores para evitar el abandono. Revistamedicaderosario
Educación del paciente y familia
Recordatorios (llamadas, mensajes)
Apoyo económico o transporte cuando es necesario
Grupos de apoyo
Adaptación de horarios de consulta
Empatía y relación terapéutica sólida
Consejos prácticos para adherencia:
Establece una rutina: toma los medicamentos a la misma hora diaria
Usa recordatorios: alarmas, apps, calendarios
Involucra a tu familia: que te apoyen y recuerden
Comunica efectos secundarios: no los sufras en silencio
No te automediques: consulta cualquier cambio con tu médico
Evita alcohol: potencia toxicidad hepática
Mantén tus citas médicas: el seguimiento es crucial
Un mensaje final sobre adherencia:
Tu tratamiento no es solo sobre ti. Es sobre las personas que amas, sobre tu comunidad, sobre romper la cadena de transmisión. Cada día que tomas tus medicamentos es un acto de responsabilidad personal y social.
Seis meses parecen largos al inicio. Pero pasan. Y al final tendrás tu salud de vuelta, completamente curado, con la satisfacción de haber vencido una enfermedad que alguna vez fue sentencia de muerte.
La tuberculosis se cura. Pero solo si terminas el tratamiento.
RESUMEN DEL ARTÍCULO
Lo más importante en pocas palabras:
La tuberculosis tiene cura mediante un tratamiento que combina cuatro medicamentos (isoniazida, rifampicina, pirazinamida y etambutol) durante los primeros 2 meses, seguido de dos medicamentos (isoniazida y rifampicina) durante 4 meses adicionales. Esta duración de 6 meses no es negociable; es el tiempo mínimo probado científicamente para eliminar completamente la bacteria.
Los medicamentos pueden causar efectos secundarios, siendo la hepatotoxicidad el más importante. La mayoría de las personas toleran bien el tratamiento con vigilancia adecuada. La tuberculosis resistente requiere esquemas más largos con medicamentos de segunda línea, y se desarrolla principalmente por tratamiento irregular o incompleto.
La adherencia —completar todo el tratamiento sin interrupciones— es fundamental. El abandono conduce a recaídas, resistencias y perpetuación del contagio. El tratamiento directamente observado ha demostrado reducir el abandono dramáticamente en poblaciones de riesgo.
El mensaje es claro: la tuberculosis se cura completamente cuando se toman todos los medicamentos, durante todo el tiempo indicado. Tu compromiso con el tratamiento es el factor más determinante en tu curación.
"Conocer el tratamiento es solo el primer paso. Ahora que entiendes cómo funciona, es momento de aprender cómo prevenir que tú o tus seres queridos se contagien. La prevención es posible, y hay medidas concretas que protegen a tu familia y comunidad."
Enlaces internos
Aprende a identificar las señales de alerta más importantes
Conoce las pruebas que confirman la enfermedad
Entiende cómo funciona el esquema de medicamentos
Descubre cómo protegerte y proteger a tu familia
